変形性膝関節症とは?構造から原因・治療法まで徹底解説
1. はじめに:「構造」を知ることが第一歩
変形性膝関節症・・・「階段の昇り降りがつらい」「歩き始めが痛い」そして「正座ができなくなった」——。このような膝の悩みを感じていませんか?病院で「年齢のせい」そして「異常なし」と言われても、納得できない方も多いはず。
実はその痛み、関節の構造的な変化が根本原因かもしれません。本記事では、変形性膝関節症の解剖学的な原因・病態・そして治療法を徹底解説します。構造を知ることで、痛みのメカニズムが「見える化」され、さらに適切な対処につながります。
2. 変形性膝関節症とは?
● 膝関節の構造的特徴
膝関節は、大腿骨(太ももの骨)、脛骨(すねの骨)、膝蓋骨(お皿の骨)から構成される「滑膜性関節(荷重関節)」です。体重を支えながら屈伸運動を担う関節であり、構造的にも非常に複雑かつ精密に設計されています。
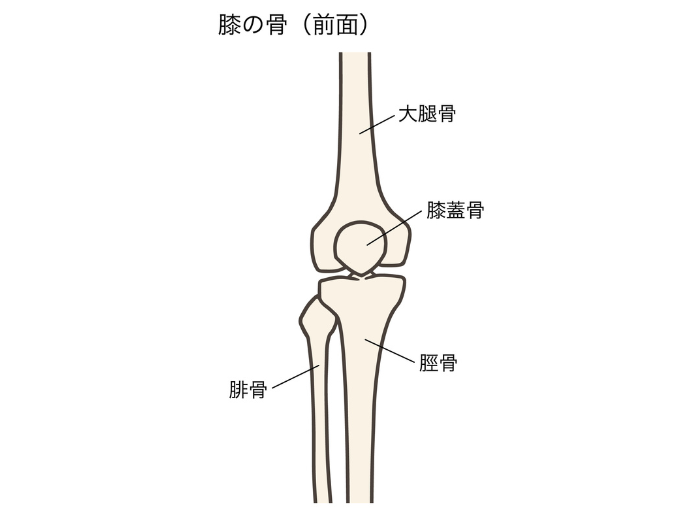
主な構成要素:
- 関節軟骨(articular cartilage):骨端を覆い、衝撃を吸収し滑らかな動きを可能にする軟組織。ヒアルロン酸やコラーゲンで構成。
- 半月板(meniscus):関節内の繊維軟骨で、内側と外側に存在。荷重分散、安定化、衝撃吸収の役割。
- 関節包・滑膜(joint capsule & synovium):関節を包み、潤滑液(滑液)を分泌することで摩擦軽減を図る。
- 靭帯群(ligaments):
- 前十字靭帯(ACL)
- 後十字靭帯(PCL)
- 内側側副靭帯(MCL)
- 外側側副靭帯(LCL)
- 筋・腱構造:大腿四頭筋腱、膝蓋腱、ハムストリング腱などが関節安定化を助ける。
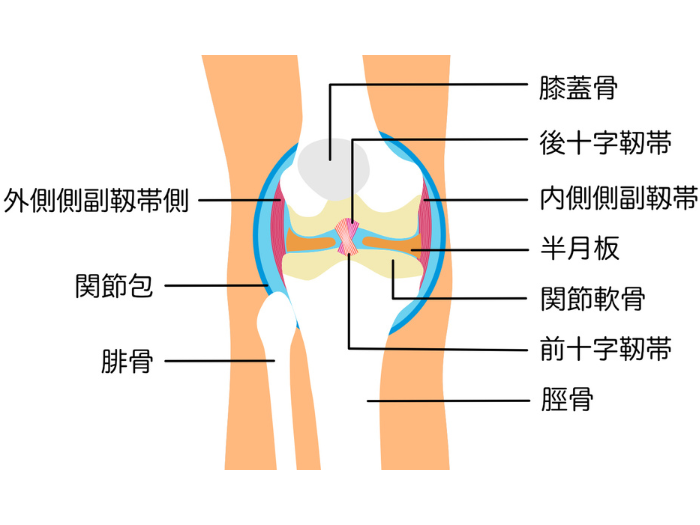
このように膝関節は、「骨+軟部組織+滑膜」の連携によって、荷重と動作のバランスを巧みに制御しています。
● 膝関節の役割と加齢変化
膝関節は「立つ」「歩く」「階段を昇る」「座る」など、日常生活の基本動作に不可欠です。だが、関節軟骨は血流が乏しく再生力が低いため、加齢や長年の荷重負荷により変性が起きやすくなります。
加齢とともに以下の変化が生じやすくなります:
- 軟骨の摩耗・菲薄化
- 半月板の変性・断裂
- 滑膜の炎症
- 骨棘(骨のとげ)の形成
- 関節包の拘縮(固さ)
これらの構造変化が連鎖的に起こり、最終的に「変形性膝関節症(Knee Osteoarthritis)」として発症するのです。
3. 変形性膝関節症に関連する主な病態と発症メカニズム
● 初期病態:関節軟骨の変性と摩耗
関節軟骨は約80%が水分で構成されており、衝撃吸収機能があります。しかし、加齢や過剰な運動負荷、肥満、X脚・O脚といったアライメント異常などにより摩耗が進行。以下のような変化がみられます:
- 軟骨表面のざらつき(fibrillation)
- 軟骨の厚さ減少(thinning)
- 軟骨下骨(subchondral bone)の硬化
軟骨が摩耗することで、骨と骨が直接擦れるようになり、痛みや関節音(クレピタス)を生じます。
● 二次的変化:滑膜炎・骨棘形成・水腫
摩耗した軟骨片が関節内に散在すると、滑膜が刺激を受けて「滑膜炎」を発症します。これにより、関節内の滑液が過剰に分泌され、関節水腫(膝の腫れ)が発生します。
さらに、軟骨の代償反応として骨棘(オステオファイト)が形成され、関節が外側へと拡大するように変形していきます。これが「変形性」の由来です。
● 筋・靭帯の二次的影響
軟骨が摩耗し不安定性が増すと、関節周囲の筋肉や靭帯に過剰な緊張や炎症が生じます。特に以下の筋群への負担が顕著になります:
- 大腿四頭筋:膝関節の伸展を担う主要筋。萎縮すると膝の不安定感が増大。
- 内転筋群・鵞足筋群:膝内側の安定性維持に関与。内側痛の原因にもなる。
- ハムストリングス:屈曲と膝後方の安定性に関わる。過緊張により可動域制限が起きやすい。
このように、一つの構造変化が他の構造にも波及し、膝関節全体の機能破綻を引き起こすというメカニズムが変形性膝関節症の特徴です。
4. 症状の詳細と身体構造との関連性
● 主な症状と解剖学的関連
| 症状 | 関連構造 | 解説 |
|---|---|---|
| 膝の痛み(特に内側) | 内側関節裂隙、内側半月板、内側側副靭帯 | 加齢やO脚傾向による内側への荷重集中で摩耗が進行。 |
| 膝の腫れ(水が溜まる) | 滑膜、滑液包、関節包 | 滑膜炎や滑液の過剰分泌が原因。体が異常を感知し保護反応として滑液を増やす。 |
| 動作開始時の痛み(スターティングペイン) | 軟骨、骨膜、関節包 | 安静時に滑液が偏在し、動き出しで再分布されるため刺激が生じやすい。 |
| 可動域制限(曲がりにくい・伸ばしにくい) | 半月板、関節包、靭帯 | 変性した半月板の断裂や骨棘、滑膜肥厚が機械的障害に。 |
| 歩行時の膝折れ・不安定感 | 前十字靭帯、後十字靭帯、大腿四頭筋 | 靭帯や筋の弱化により関節の支持力が低下し、膝が抜けるような感覚が生じる。 |
● 痛みの原因は「構造の圧迫」「摩擦」「過負荷」
膝の痛みは、単なる「加齢」ではなく、関節構造そのものの物理的な破綻が原因です。具体的には:
- 関節裂隙の狭小化による骨同士の衝突
- 変性半月板の断裂による関節内圧の増加
- 滑膜の腫脹による神経終末の刺激
- 筋腱付着部の牽引ストレスや過緊張による疼痛
これらが複合的に重なることで、「立ち上がるときに痛い」「階段の昇降がつらい」「膝がカクンと抜ける」など、変形性膝関節症特有の症状が出現します。
5. 整形外科・整骨院での治療法
🏥 整形外科での治療法
- 画像診断:X線で軟骨間の隙間狭小や骨棘形成を確認。必要に応じてMRIで半月板や靭帯を精査。
- 薬物療法:消炎鎮痛剤、ヒアルロン酸注射(関節潤滑・炎症緩和)
- 物理療法・運動療法:リハビリで可動域・筋力の改善
- 手術:関節鏡視下手術、骨切り術、人工関節置換術(進行例)
👐 整骨院での構造的アプローチ
柔道整復師は「構造へのアプローチ」を重視します。
- 筋膜リリース・関節モビリゼーション:関節周囲の緊張を取り除き、滑走性を改善
- アライメント調整:骨盤や股関節の不均衡を整え、膝への偏った負荷を軽減
- テーピング・装具指導:膝の安定性と負荷軽減
- 運動療法:大腿四頭筋・ハムストリングスの強化、バランス改善
構造の理解に基づいた施術により、痛みの軽減と再発予防が期待できます。
・令和整骨院のお得なクーポンはこちら↓
6. あなたが取るべき次のステップ
次のようなケースでは、早めの対応が重要です。
🧭 受診・対応の目安
- 痛みが2週間以上続いている
- 朝起きたときのこわばりがある
- 階段の昇降や正座がつらい
- O脚傾向が進行していると感じる
- 過去に半月板や靭帯を損傷したことがある
💡まずは整骨院で「構造的な分析」を受けることも選択肢の一つです。
7. まとめ
変形性膝関節症は、「ただの老化」ではありません。膝の痛みには、明確な構造的原因があります。
膝関節の解剖学や運動学を理解することで、自分の症状がなぜ起こっているのかが見えてきます。そして、それに基づいた治療やセルフケアを選択することができるのです。
「知ること」が、「向き合う力」になります。違和感がある方は、構造に詳しい専門家への相談をおすすめします。
8. よくある質問
Q1:構造を診てもらうには何科を受診すべき?
A:まずは整形外科を受診し、X線やMRIなどで構造の異常があるかを評価しましょう。画像で異常が見つからなくても、構造的な不均衡が痛みの原因となるケースもあるため、整骨院での評価も有効です。
Q2:レントゲンとMRI、どちらが詳しくわかる?
A:レントゲンは骨の状態(変形や骨棘)を確認できますが、軟骨や靭帯・そして半月板の状態はMRIが有用です。
Q3:痛みがなくなったら通院をやめていい?
A:痛みの消失=治癒とは限りません。関節構造の改善、そして再発防止のため、一定期間は施術や運動療法を継続することが推奨されます。
シェア・登録
✅ LINEで無料ストレッチ動画を配信中!
✅ SNSでも健康情報を発信中。
本記事が参考になった方は、ぜひご家族、そしてご友人ともシェアしてください。
また、もっと詳しく知りたい方は当院のLINEにご登録ください。無料相談、そして最新情報やセルフケア法をお届けしています。
👉 [LINE登録はこちら]
Instagramでは為になる情報を発信
👉 [Instagramフォローはこちら]


